Virus de la inmunodeficiencia humana
De Wikipedia, la enciclopedia libre
El virus de la inmunodeficiencia humana (VIH) es un lentivirus (de la familia Retroviridae). Fue descubierto y considerado como el agente de la naciente epidemia de sida por el equipo de Luc Montagnier en Francia en 1983. El virión es esférico, dotado de una envoltura y con una cápside proteica. Su genoma es una cadena de ARN monocatenario que debe copiarse provisionalmente al ADN para poder multiplicarse e integrarse en el genoma de la célula que infecta. Los antígenos proteicos de la envoltura exterior se acoplan de forma específica con proteínas de la membrana de las células infectables, especialmente de los linfocitos T4.
El proceso de conversión de ARN en ADN es una característica principal de los retrovirus y se lleva a cabo mediante acciones enzimáticas de transcriptasa inversa. Con la demostración de la existencia de la transcriptasa inversa, se inició en la década de 1970 la búsqueda de los retrovirus humanos, que permitió el aislamiento en 1980 del virus de la leucemia de células T del adulto, HTLV-I (R. Gallo y cols.)
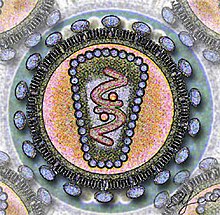
El VIH tiene un diámetro de aproximadamente 100 nanómetros. Su parte exterior es la "cubierta", una membrana que originalmente pertenecía a la célula de donde el virus emergió. En la cubierta se encuentra una proteína del virus, la gp41, o "glicoproteína transmembrana". Conectada a la gp41 está la gp120, la cual puede unirse al receptor CD4 localizado en la superficie de los linfocitos T para penetrar en ellos. El núcleo tiene la "cápside", compuesta por la proteína p24. En su interior está el ARN, la forma de información genética del VIH.
En diciembre de 2006, de acuerdo con la Organización Mundial de la Salud, había 39,5 millones de personas con VIH en el mundo, de las cuales 24,7 millones vivían en África Subsahariana.
Clasificación
El virus de inmunodeficiencia adquirida forma parte del género Lentivirus. Estos constituyen un grupo dentro de la familia Retroviridae. Los virus de este grupo poseen propiedades morfológicas y biológicas comunes. Varias especies son atacadas por los lentivirus, cuya característica principal consiste en un período de incubación prolongado que desemboca en enfermedad después de varios años.
Desde su ingreso a la célula hospedadora, la cadena simple de ácido ribonucleico (ARN) viral comienza su transformación en una doble cadena de ácido desoxirribonucleico (ADN) por acción de la enzima transcriptasa inversa que forma parte del virus. La integrasa y otros cofactores actúan para que el ADN del virus se fusione con el ADN de la célula hospedadora a través de la transcripción en el genoma de la célula que aloja al virus. De esta manera, la célula queda infectada por el virus. Después de este proceso, los lentivirus reaccionan de dos maneras posibles: puede ocurrir que el virus entre en latencia mientras la célula infectada continúa en funciones, o bien, que el virus comience a replicarse activamente y libere viriones capaces de infectar otras células.
Existen dos tipos del VIH, llamados VIH-1 y VIH-2. El primero de ellos corresponde al virus descubierto originalmente, mismo que recibió los nombre de LAV y HTLV-III por parte de los dos equipos que estaban investigando el agente etiológico del sida durante la primera mitad de la década de 1980. El VIH-1 es más virulento e infeccioso que el VIH-2 y es el causante de la mayoría de infecciones por VIH en el mundo. El VIH-2 es menos contagioso y por ello se encuentra confinado casi exclusivamente a los países de África occidental.
Con cerca de 13,000 casos de SIDA reportados a finales del 2005, Honduras ocupa el quinto lugar del continente americano en la tasa del informe oficial de casos acumulados. El país reporta aproximadamente el 60% de todos los casos de la región centroamericana. Casi un 79% de los casos se atribuyen a transmisión heterosexual, un 15% a transmisión homosexual/bisexual, un 6% a transmisión vertical, y un 1% a transmisión por transfusiones sanguíneas.
Cerca del 80% de los casos de SIDA se encuentran en la población económicamente activa. Estudios de vigilancia y de seroprevalencia realizados en el período 1990-2000 han ayudado a conocer el impacto que la epidemia de VIH provoca en diferentes grupos poblacionales. La prevalencia del virus en mujeres embarazadas en control prenatal ha fluctuado en valores cercanos a 1% en Tegucigalpa y de 3% a 4% en San Pedro Sula. En otros grupos específicos de población (trabajadoras comercicales del sexo, hombres que tienen sexo con hombres, y personas privadas de libertad), la prevalencia de VIH oscila entre el 8 y 10%. También se ha demostrado que los Garífunas son un grupo étnico fuertemente impactado por la epidemia, observándose prevalencias de VIH del 8% al 14%.
Se estima una prevalencia nacional en población mayor de 15 años en 1.2%. Los datos reflejan que en el año 2000 unos 3,000 hondureños/as murieron a causa del VIH/SIDA.
Los datos reflejan que la estancia promedio de días de hospitalización de un paciente con SIDA es de 10 días, con un aproximado de tres internamientos por año. La esperanza de vida de una persona viviendo con VIH/SIDA en Honduras es de 31 años, 39 por debajo del promedio nacional.
Entre 1989 y 1994, la Secretaría de Salud instituyó y formalizó la creación y el funcionamiento del Programa Nacional de Control de SIDA (PNS). Con la creación de este órgano gubernamental se elaboraron tres planes a mediano plazo para combatir la epidemia y en ese mismo período, se emitió el Código de Salud que entre sus contenidos incorpora la temática del VIH/SIDA. Las actividades se dirigieron a formar la red para servicios de consejería, a promover e impulsar la participación social y al fortalecimiento gerencial.
En este mismo período, se organizó la Comisión Nacional de SIDA (COMSIDA), y se amplió la estructura de respuesta mediante la creación de la Comisión Nacional de SIDA (CONASIDA) concebido como un organismo de coordinación nacional con representación de 15 instituciones/organizaciones nacionales.
De 1994 a 1998 se reforzó la respuesta nacional organizando una estructura técnico-administrativa dirigida a potenciar las capacidades de desarrollo gerencial, la normatización de la atención, la participación multisectorial y la vigilancia epidemiológica de segunda generación con el propósito de lograr una mejor caracterización del problema. Además se inició el trabajo trlacionado con la defensa y garantía de los derechos humanos de las personas afectadas por la epidemia.
Actualmente está en ejecución un Plan Estratégico de lucha contra el SIDA (2002-2006), elaborado y ejecutado con una amplia participación multisectorial, y en cuyo proceso, han estado presentes organizaciones e instituciones gubernamentales y no gubernamentales, personas que viven con VIH/SIDA, organismos de cooperación técnica y financiera, y organizaciones de la sociedad civil.
En el año 2002, surge el Foro Nacional de VIH/SIDA. como un brazo ejecutor y de participación ciudadana ampliada.
Honduras es un país localizado en la región centroamericana, desde que comenzó la epidemia de VIH/SIDA en 1985, el país ha experimentado un número creciente de casos de SIDA.
Honduras ha notificado cerca del 50% de los casos en la región. Hasta junio del 2001 y desde 1985, el Programa Nacional de SIDA ha notificado 16,227 casos de VIH/SIDA, y ha sido aceptado oficialmente que el subregistro de casos es de alrededor del 45%, lo cual equivale que a junio del 2001 debieron haberse registrado unos 23,529 casos. Para 1996 se estimó que la prevalencia de VIH en adultos era aproximadamente 1% a nivel nacional, con algunas áreas (zona del Valle de Sula) teniendo hasta 4% de prevalencia. Sin embargo, las estimaciones más recientes según ONUSIDA indican que la prevalencia de VIH en adultos (entre 15-49 años) es de 1.92%.
La epidemia en Honduras es predominantemente heterosexual, ya que el 83% de casos de SIDA notificados han sido atribuidos a esta forma de transmisión, y la razón acumulada hombre:mujer es 1.6:1.0, más aún los datos notificados en 1999-2000 mostraron que la razón fue 1.2:1.0, lo cual indica la feminización de la epidemia. Esto ha conllevado a un incremento en el número de casos pediátricos (6%), la mayoría de los cuales se atribuye a transmisión vertical del VIH. La mayor parte de los casos de VIH/SIDA (70%) son jóvenes entre 20-39 años de edad. Las otras categorías de transmisión reportadas son la homo/bisexual (8%) y la sanguínea (1%). En 1998, la prevalencia de VIH en mujeres embarazadas fue de 1.4% en 3,248 mujeres estudiadas a nivel nacional (Tegucigalpa, 0.7%, San Pedro Sula, 2%). En 1999, se encontraron tasas similares en dichas ciudades, 0.8% y 2% respectivamente (datos no publicados).
Es importante anotar que el país ha mejorado sus capacidades de investigación lo que ha permitido llevar a cabo varios estudios en VIH y otras ETS. En 1996-97, se realizó un estudio para determinar el subtipo de VIH-1 circulante en Honduras, los datos del tipeo genético concluyeron que el B es el subtipo predominante, es remarcable mencionar que el subtipo encontrado en Honduras resulta ser más heterogéneo que otros subtipos B previamente estudiados en el mundo.
En ese mismo período se realizó un estudio sobre factores de riesgo en mujeres de población general que nos permitió identificar varios factores predictivos de la infección por VIH en mujeres. Los factores más importantes relacionados con la infección fueron: historia previa de ETS (OR=4.2), displasia cervical (OR=4.2), antecedentes de violación sexual (OR=4.8), el no tener pareja sexual estable (OR=4.2), el no usar condones consistentemente (OR=4.6), y práctica de la relación sexual anal (OR=4.2). En un estudio transversal en 62 TCS se reportó que el 87% estarían con disposición a participar en ensayos aleatorizados de vacunas para VIH.
Se han observado altas prevalencias de VIH en subpoblaciones con conductas de alto riesgo. Los datos de seroprevalencia de 1998 han mostrado tasas de infección por VIH entre 6-10% en grupos de hombres que tienen sexo con otros hombres, 14% en grupos de mujeres trabajadoras sexuales de la calle (TCS) en las dos ciudades más grandes del país (Tegucigalpa y San Pedro Sula) y hasta 9% en personas privadas de libertad. También se han encontrado tasas altas en comunidades garífunas (grupo étnico de ascendencia africana que habita principalmente en el litoral atlántico del país), oscilando entre 6% y 14%. El estudio de sero-prevalencia en TCS del 2000, reportó tasas de 8% en San Pedro Sula y 14% en Tegucigalpa (datos no publicados).
En un estudio de cohorte, realizado entre 1998-2000, en 302 mujeres trabajadoras comerciales del sexo, se estimó una incidencia global de 2.4/100 mujeres-año, la incidencia fue más alta en Tegucigalpa (3.2/100 mujeres-año) que en San Pedro Sula (1.6/100 mujeres-año), las tasas de retención de esta cohorte fueron: 96% para la primera visita (3-4 meses de iniciado el estudio), 92% para la segunda visita (6-7 meses), 85% para la tercera visita (9-12 meses) y 73% para la última visita (12-21 meses)